Autora: Ana Muñoz
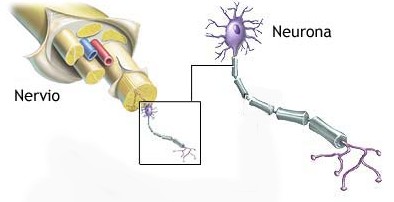
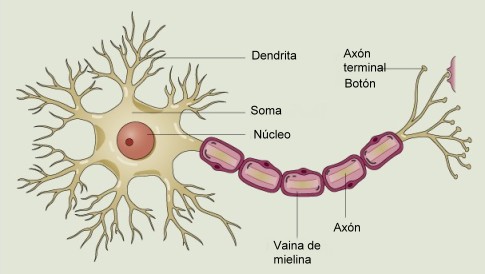
La esclerosis múltiple es una enfermedad neurológica crónica caracterizada por la aparición de múltiples lesiones en la sustancia blanca del sistema nervioso central (SNC), que incluye el cerebro y la médula espinal. La sustancia blanca está compuesta por fibras nerviosas, las cuales son prolongaciones de las células nerviosas llamadas neuronas.
El rasgo más característico de estas lesiones es la desmielinización, es decir, la pérdida de mielina, una sustancia que recubre las fibras nerviosas. La mielina está formada por proteínas y lípidos (grasas) y su función principal es acelerar la conducción del impulso nervioso. Cuando se pierde mielina, la transmisión del impulso se vuelve lenta o se interrumpe, lo que provoca alteraciones en diversas funciones corporales.
Estas lesiones no aparecen todas al mismo tiempo, sino que suelen manifestarse en forma de brotes o recaídas y pueden afectar cualquier parte de la sustancia blanca del SNC. Por ello, los síntomas son muy variables y dependen de la localización específica de las lesiones.
La esclerosis múltiple suele seguir un curso crónico, con periodos de exacerbación y remisión. Algunas personas presentan síntomas durante un corto período y luego permanecen asintomáticas durante años, mientras que en otros casos la enfermedad progresa de forma más continua y estable.
Prevalencia
La esclerosis múltiple suele comenzar entre los 20 y 40 años de edad, siendo raro su inicio antes de los 10 o después de los 50 años. Afecta con mayor frecuencia a las mujeres, con una proporción aproximada de 2-3 mujeres por cada hombre.
La distribución geográfica de la enfermedad muestra una mayor prevalencia en las regiones del norte de Europa y América del Norte, donde se estiman entre 60 y más de 100 casos por cada 100 000 habitantes, dependiendo del país y los estudios. En el sur de Europa, incluida España, la prevalencia es intermedia, con cifras que oscilan actualmente entre 70 y 120 casos por cada 100 000 habitantes, lo que indica que ha aumentado en las últimas décadas. Cerca del Ecuador, la esclerosis múltiple es menos frecuente, lo que sugiere la implicación de factores geográficos y ambientales.
Se ha observado que si una persona emigra antes de los 15 años a una zona con diferente prevalencia, adquiere el riesgo del nuevo lugar de residencia. Sin embargo, si la emigración ocurre después de esa edad, mantiene el riesgo del país de origen. Esto apoya la hipótesis de que factores ambientales durante la infancia y adolescencia influyen en el desarrollo de la enfermedad.
Además, se ha identificado que fumar aumenta el riesgo de desarrollar esclerosis múltiple en aproximadamente 1,5 a 2 veces y también acelera la progresión de la enfermedad en quienes ya la padecen.
Causas
La mayoría de los investigadores considera que la esclerosis múltiple es una enfermedad autoinmune. Esto significa que el sistema inmunitario del propio paciente ataca por error componentes del sistema nervioso central (SNC), especialmente la mielina, una sustancia que recubre y protege las fibras nerviosas. Este ataque provoca inflamación y daño en la mielina, lo que interfiere en la transmisión normal de los impulsos nerviosos. Con el tiempo, también pueden resultar dañados los axones (prolongaciones de las neuronas), lo que contribuye a la progresión de la discapacidad.
Las zonas de inflamación activa se denominan lesiones activas. Con el paso del tiempo, estas lesiones pueden dejar zonas de tejido cicatricial, conocidas como placas de esclerosis (de ahí el nombre de la enfermedad).
Se ha planteado la hipótesis de que ciertos virus comunes, como el virus de Epstein-Barr (VEB), el virus del herpes humano tipo 6 (HHV-6) o incluso el sarampión, podrían desempeñar un papel en el desencadenamiento de la enfermedad, especialmente en personas con una predisposición genética. Según esta teoría, una infección adquirida en la infancia o adolescencia permanecería latente y, años después, podría desencadenar una respuesta inmunitaria anómala.
También se estudian otros factores ambientales, como niveles bajos de vitamina D, fumar, la obesidad en la adolescencia y ciertas exposiciones ambientales, como vivir en regiones con baja exposición solar.
La esclerosis múltiple, por tanto, parece ser el resultado de una combinación de factores genéticos y ambientales que alteran el funcionamiento normal del sistema inmunitario.
Síntomas de la esclerosis múltiple
Los síntomas de la esclerosis múltiple se deben al bloqueo o alteración en la conducción del impulso nervioso en las fibras afectadas por la desmielinización. Cuando la pérdida de mielina no es completa, la conducción aún puede mantenerse parcialmente, aunque de forma más lenta o ineficaz. Estas fibras parcialmente afectadas pueden funcionar de forma inestable y su rendimiento puede verse alterado transitoriamente por factores como el aumento de la temperatura corporal, lo que provoca síntomas temporales (fenómeno de Uhthoff).
Los síntomas pueden desaparecer total o parcialmente, incluso aquellos que han persistido durante semanas o meses. Esto se debe a la resolución de la inflamación aguda y, en algunos casos, a un cierto grado de remielinización de las fibras nerviosas.
El cuadro clínico se caracteriza por una gran variedad de síntomas, que pueden cambiar de tipo y gravedad a lo largo del tiempo, dependiendo de las zonas del sistema nervioso afectadas.
Síntomas motores: son frecuentes en etapas iniciales. La persona puede notar que arrastra una pierna, que ha perdido fuerza en una mano o experimentar fatiga, rigidez, debilidad en las extremidades inferiores, tropiezos frecuentes o caídas.
Trastornos sensitivos: como hormigueos (parestesias), adormecimiento o sensación de opresión (a veces descrita como una "banda" alrededor del tronco o extremidades).
Trastornos de la coordinación (ataxia): por afectación del cerebelo y sus vías. Esto puede incluir inestabilidad al caminar, torpeza en movimientos finos y trastornos del habla como la disartria atáxica (habla pausada, lenta, con sílabas separadas).
Alteraciones visuales: la neuritis óptica es común y puede ser el primer síntoma en el 25 % de los pacientes. Produce una pérdida súbita de agudeza visual, generalmente en un solo ojo, a menudo con dolor ocular al mover el ojo. Suele mejorar espontáneamente en semanas, aunque en algunos casos puede persistir un déficit visual parcial. Puede afectar el otro ojo, ya sea simultáneamente o en otro momento.
Trastornos urinarios y anales: son frecuentes, especialmente los urinarios, que incluso pueden ser el primer síntoma en un 5 % de los casos. Se presentan como urgencia miccional, incontinencia, dificultad para vaciar la vejiga y, en el hombre, disfunción eréctil. La alteración del vaciado vesical favorece infecciones urinarias repetidas.
Síntomas cognitivos y emocionales: son frecuentes. Incluyen depresión, euforia inapropiada, problemas de memoria, alteraciones del lenguaje (afasia leve) y, en casos avanzados, deterioro cognitivo severo. También puede aparecer labilidad emocional, con risa o llanto incontrolables.
Sensibilidad al calor: la mayoría de las personas con EM experimentan empeoramiento de los síntomas con el calor (baños calientes, fiebre, clima cálido), fenómeno conocido como Uhthoff.
Fatiga: es uno de los síntomas más frecuentes y discapacitantes. Puede presentarse como debilidad progresiva con el esfuerzo, agotamiento mental, somnolencia o lasitud, sobre todo por la tarde.
Espasmos y crisis tónicas: algunos pacientes sufren contracciones involuntarias intensas de los músculos de la cara, tronco o extremidades, a menudo acompañadas de sensaciones anómalas, como hormigueos o calambres.
Pronóstico
La esclerosis múltiple rara vez reduce significativamente la esperanza de vida, especialmente con los tratamientos actuales. La mayoría de las personas con esclerosis múltiple vive casi tanto como la población general, aunque pueden experimentar una discapacidad progresiva a lo largo del tiempo.
En general, después de unos 15 años desde el inicio de la enfermedad, aproximadamente un 30 % de los pacientes mantiene una vida independiente y continúa activo laboralmente, mientras que alrededor del 50 % puede requerir algún tipo de ayuda para caminar, como un bastón o apoyo físico.
Un inicio temprano de la enfermedad (antes de los 30 años) y un curso en forma de brotes y remisiones (en lugar de progresivo desde el inicio) suelen asociarse con un pronóstico más favorable. También se consideran buenos indicadores pronósticos: una recuperación completa tras los primeros brotes, síntomas sensitivos (en lugar de motores) y una baja carga lesional en las resonancias magnéticas.
Por el contrario, un curso progresivo desde el comienzo, una edad de inicio más avanzada y la afectación motora temprana pueden estar asociados a una evolución más desfavorable.
Medidas para prevenir brotes de EM
Aunque no se puede prevenir la aparición de la esclerosis múltiple (EM) como tal (ya que su causa exacta no se conoce), sí se pueden tomar medidas para prevenir los brotes o recaídas y ralentizar el progreso de la enfermedad una vez diagnosticada:
Evitar infecciones. Las infecciones virales o bacterianas pueden desencadenar brotes. Por este motivo, es importante lavarse las manos con frecuencia, evitar el contacto con personas enfermas., tener al día las vacunas recomendadas (como la gripe y COVID-19), siempre con orientación médica.
Evitar el estrés físico y emocional. El estrés y los eventos emocionales intensos pueden actuar como factores desencadenantes. Técnicas de relajación, psicoterapia, meditación, yoga o mindfulness pueden ser útiles.
Evitar el calor excesivo. Muchas personas con EM son sensibles al calor. El aumento de temperatura corporal (por fiebre, clima caluroso, ejercicio intenso o baños calientes) puede empeorar temporalmente los síntomas (fenómeno de Uhthoff). Se recomienda evitar saunas, baños muy calientes y usar ventiladores, ropa ligera o dispositivos de aire acondicionado si es necesario.
No fumar. El tabaquismo no solo aumenta el riesgo de desarrollar EM, sino que también se asocia a una progresión más rápida y un mayor número de brotes.
Dormir bien. El descanso adecuado es fundamental. La falta de sueño puede afectar la recuperación y aumentar la fatiga, lo cual podría contribuir a la aparición de brotes.
Ejercicio físico moderado. Aunque el ejercicio intenso puede causar fatiga, el ejercicio moderado y regular mejora el estado físico, el ánimo y la calidad de vida, sin aumentar el riesgo de brotes.
Niveles adecuados de vitamina D. Se ha observado una relación entre niveles bajos de vitamina D y un mayor riesgo de brotes. A menudo se recomienda la suplementación, sobre todo en personas con poca exposición solar o en zonas geográficas con poca luz solar.
Seguimiento médico regular. Las revisiones periódicas con el neurólogo permiten ajustar el tratamiento a tiempo y detectar signos tempranos de reactivación de la enfermedad.