Autora: Ana Muñoz
La tromboembolia pulmonar es una afección potencialmente grave que consiste en la oclusión total o parcial de una o más arterias pulmonares debido a la presencia de un émbolo, es decir, un coágulo de sangre que se ha desplazado desde su lugar de origen a través del torrente sanguíneo.
En la mayoría de los casos, el émbolo se origina en una trombosis venosa profunda (TVP), habitualmente localizada en las extremidades inferiores, especialmente en las venas de la pantorrilla o del muslo. En menor frecuencia, también pueden generarse trombos en las venas pélvicas o abdominales.
Fases del trombo
Durante los primeros días de formación del trombo, el coágulo es más inestable y tiene más probabilidades de desprenderse y migrar hacia los pulmones. Con el paso del tiempo, el trombo suele organizarse y adherirse a la pared venosa, perdiendo su capacidad de migrar. O bien ser reabsorbido parcialmente por el organismo. Esto explica por qué el riesgo de embolia pulmonar disminuye progresivamente tras los primeros días de la TVP.
Mecanismo de la embolia
Cuando el coágulo se desprende, viaja por la circulación venosa, atraviesa el corazón derecho (aurícula y ventrículo) y finalmente se aloja en las arterias pulmonares. Una vez allí, genera dos efectos principales:
1. Obstrucción mecánica del flujo sanguíneo pulmonar.
2. Liberación de mediadores vasoactivos y broncoactivos (como serotonina, histamina, tromboxano A2), que causan vasoconstricción pulmonar, aumentan la resistencia vascular pulmonar y pueden inducir broncoespasmo y alteraciones en la ventilación/perfusión pulmonar.
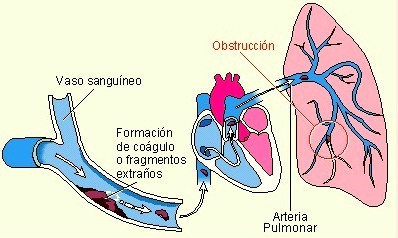
Consecuencias fisiopatológicas
El impacto clínico de la TEP dependerá de varios factores:
• Tamaño del émbolo: un émbolo masivo puede obstruir la arteria pulmonar principal o ambas ramas, comprometiendo seriamente el intercambio gaseoso y el retorno venoso al corazón izquierdo.
• Número de vasos afectados: oclusiones múltiples pueden ser tan peligrosas como una única pero extensa.
• Estado basal del sistema cardiovascular: un paciente con enfermedad cardiopulmonar previa (por ejemplo, insuficiencia cardíaca o EPOC) tolera peor la TEP.
• Capacidad de compensación hemodinámica: el corazón derecho puede fallar ante un aumento súbito de la presión pulmonar, lo que lleva a insuficiencia cardíaca derecha aguda.
Las embolias tienen dos consecuencias fisiopatológicas principales:
1) La respiración se ve comprometida porque hay un segmento pulmonar privado de riego sanguíneo.
2) Las resistencias pulmonares al paso de la sangre aumentan a causa de la obstrucción embólica. Esto produce hipertensión pulmonar y puede dar lugar a insuficiencia aguda del ventrículo derecho.
Una de las pocas causas de muerte instantánea es una embolia pulmonar masiva. Sin embargo, en general, las embolias pequeñas producen solo dolor torácico y tos o, posiblemente, hemorragias pulmonares sin infarto en personas cuyo aparato cardiocirculatorio es normal. Solo en personas predispuestas donde la propia circulación bronquial es insuficiente, las embolias pequeñas producirán infartos (muerte celular de una zona debido a la falta de riego sanguíneo) pequeños. Estos pacientes presentan disnea, fiebre, dolor torácico, tos y hemoptisis (expectoración de sangre debido a la hemorragia pulmonar).
Después es frecuente que las embolias desaparezcan. Solo en un 10 % de los casos se produce un infarto pulmonar y esto ocurre sobre todo cuando existen enfermedades previas del pulmón o corazón. Las pequeñas embolias múltiples que no desaparecen pueden dar lugar, pasado un tiempo, a hipertensión pulmonar crónica, esclerosis vascular pulmonar y cor pulmonale crónico.
Síntomas de la tromboembolia pulmonar
Los síntomas de la TEP pueden ser inespecíficos y variar considerablemente en función del tamaño del émbolo, el número de arterias pulmonares afectadas, la rapidez con la que se produce la obstrucción y el estado general del paciente. Pueden ir desde molestias leves hasta una emergencia médica con riesgo vital.
1. Formas leves o subagudas. En estos casos, la embolia afecta a ramas pequeñas de las arterias pulmonares y los síntomas pueden confundirse con otras enfermedades respiratorias:
- Disnea (dificultad para respirar) leve o al esfuerzo.
- Dolor torácico pleurítico (que empeora con la respiración profunda o la tos).
- Tos seca o con escasa expectoración.
- Leve fiebre.
- Malestar general o ansiedad sin causa aparente.
- Dolor en extremidades inferiores si hay trombosis venosa profunda asociada.
2. Formas moderadas. Los síntomas son más notorios y es frecuente la sospecha clínica:
- Disnea súbita, a menudo en reposo.
- Taquicardia (pulso rápido).
- Taquipnea (respiración acelerada).
- Dolor torácico más intenso y localizado.
- Hemoptisis (expectoración con sangre), aunque menos común.
- Hipoxemia moderada al medir la saturación de oxígeno.
3. Formas graves o masivas. Ocurren cuando la obstrucción afecta una gran parte del árbol arterial pulmonar y pueden poner en peligro la vida del paciente:
- Disnea intensa y súbita, con sensación de asfixia.
- Dolor torácico opresivo, similar al infarto de miocardio.
- Síncope (pérdida transitoria de la conciencia), debido a la caída brusca de la presión arterial.
- Hipotensión arterial o shock obstructivo, por fallo del ventrículo derecho.
- Cianosis (coloración azulada de labios o dedos por falta de oxígeno).
- Palpitaciones intensas o arritmias.
- Sudoración fría, mareo, angustia.
Importante. Algunos pacientes, especialmente ancianos, pueden presentar síntomas muy vagos o atípicos, como debilidad súbita, confusión o caídas, lo que dificulta el diagnóstico. En pacientes con enfermedad cardíaca o pulmonar previa, la TEP puede exacerbar bruscamente los síntomas basales (por ejemplo, un EPOC que se descompensa sin causa aparente).
Artículos relacionados